Depuis les années 1990, les infestations de punaises de lit augmentent en France et dans le monde. Plusieurs facteurs seraient en cause : des voyages internationaux plus fréquents, la récupération d’objets et la résistance des punaises à certains insecticides. Les logements particuliers, lieux d’hébergement ou les établissements recevant du public sont particulièrement concernés. Les services hospitaliers et les cabinets médicaux ne sont pas épargnés. En octobre 2020, du fait d’un patient porteur, le service d’endocrinologie du CHU de Brest a subi une infestation qui l’a contraint à fermer des lits le temps de la décontamination.

peu visibles à l’œil nu en début d’infestation.
© Matteo Lanciano – istockphoto.com
FLÉAU SANITAIRE
La punaise de lit est un petit insecte de forme ovale, brun et sans ailes. Elle subsiste en se nourrissant de sang, surtout humain. Mesurant 5 à 7 mm de long à l’âge adulte, elle est donc en théorie visible. Mais elle reste difficile à repérer en début d’infestation, s’insinuant dans les moindres espaces sombres et calmes pour sortir se nourrir la nuit. Les punaises se cachent surtout dans les sommiers et les matelas, à proximité de leur garde-manger. Mais elles se nichent partout : mobilier de chambre, vêtements, valise, tapis, rideaux, plinthes, encadrements de porte et fenêtre, tapisserie décollée, cache-prises… Pendant le premier mois de la contamination, les nuisances sont peu ou pas perçues par les habitants. Une fois le lien établi entre les piqûres et la présence des insectes, l’infestation peut-être déjà importante. Lorsque les punaises sont très nombreuses et visibles, l’infestation est déjà massive.
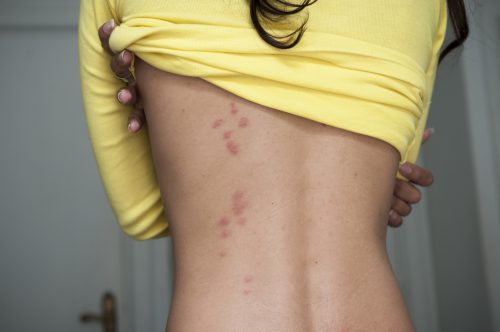
La piqûre peut entraîner une réaction cutanée et des démangeaisons. Bien que les punaises ne soient pas vectrices de maladies infectieuses, les infestations représentent bien un problème sanitaire. L’étude Puli du réseau Sentinelles de l’Inserm, menée auprès d’un panel de généralistes d’avril 2019 à mars 2020, a permis de l’objectiver. Elle a recensé environ 72 000 consultations avec un motif lié aux punaises de lit. Outre les lésions cutanées, représentant 98 % des motifs de consultation, 39 % des patients rapportaient des insomnies et un retentissement de l’infestation sur leur vie professionnelle, familiale ou sociale. Le stress ressenti est souvent lié à la difficulté pratique et financière de se débarrasser de ces nuisibles. Le fléau touche toutes les régions, à tel point que le Gouvernement a mis en place un plan de lutte interministériel contre les punaises de lit le 10 mars 2022. La prévention et le repérage sont les meilleures armes pour éviter les infestations massives.
EN CAS D’INFESTATION
La présence de punaises n’est pas due à un manque de propreté et tout le monde peut être infesté. Mais il est recommandé de maintenir les locaux propres, sans encombrement, de passer souvent l’aspirateur, d’éviter de récupérer vêtements et meubles dans la rue et de surveiller toute apparition de piqûres suspectes. Ces dernières sont situées en général sur les parties découvertes du corps (mains, bras, visage, jambes). Elles ressemblent aux piqûres de moustique, mais se présentent de façon caractéristique en rang d’oignons ou groupées. Indolores sur le coup, elles provoquent des démangeaisons 1 à 2 heures plus tard, plus ou moins intenses selon la sensibilité cutanée de chacun. On reconnaît aussi la présence des punaises aux petites taches noires sur les draps, matelas, sommier ou murs, correspondant à leurs déjections. La présence de traces de sang sur les draps, dues à l’écrasement des punaises pendant le sommeil, est aussi un bon indice.
En cas d’infestation, il faut agir vite. La lutte mécanique, sans utilisation d’insecticide, est conseillée dans un premier temps. Attention cependant à ne pas disperser les punaises, ce qui rendrait leur élimination plus difficile et risque d’étendre la contamination à tout le local ou au voisinage. Commencer par les zones les plus exposées, comme le lit et son environnement immédiat. Il faut transporter le linge à laver dans un sac, pour éviter de contaminer les autres pièces, et éviter de déposer dans la rue des meubles ou matelas infestés en préférant le dépôt à la décharge ou déchèterie publique.
Il est conseillé de laver à la machine les vêtements, oreillers et linge de maison à plus de 60 °C et de les placer au sèche-linge au moins 30 minutes en mode chaud. En parallèle, nettoyer à la vapeur à 120 °C les recoins ou tissus d’ameublement, ce qui permet de tuer les larves et punaises, et aspirer sols et matelas avec un bec suceur pour capturer les œufs et les insectes. Ce dernier procédé ne tue pas les punaises, mais les élimine du logement, à condition de jeter le sac d’aspirateur obturé après l’avoir emballé hermétiquement et de nettoyer le conduit de l’aspirateur. La congélation de certains linges délicats ou de petits objets, à – 20 °C, 72 heures minimum, est aussi efficace. Enfin, il faut reboucher les fissures et plinthes, visser les prises, recoller le papier peint décollé, etc., pour obturer tout recoin.
MOYENS CHIMIQUES
En cas de persistance de l’infestation, il est déconseillé d’intervenir soi-même au moyen d’insecticides en laque ou en bombe. Mieux vaut faire appel à des entreprises spécialisées dans la détection et le traitement. Certaines compagnies ont recours à des chiens, capables de localiser précisément les punaises. Mieux vaut demander des garanties : formation, certificat de dressage, possession du certificat Certibiocide en cours de validité délivré par le ministère de la Transition écologique. Les professionnels mettront en place des moyens de lutte directe complémentaires et appliqueront des insecticides en des points stratégiques. Après l’intervention, mieux vaut rester attentif durant 1 à 2 mois pour s’assurer de l’élimination totale des punaises et prévoir des visites de contrôle avec le professionnel.
À ce jour, aucun moyen anti-punaises n’est garanti à 100 %. L’Agence nationale de sécurité sanitaire de l’alimentation, de l’environnement et du travail a été missionnée pour actualiser les recommandations concernant les méthodes efficaces et durables de lutte contre les punaises.
INFORMATIONS UTILES
Numéro Vert pour savoir comment agir : 0 806 706 806
Informations sur le site du ministère du Logement :
stop-punaises.gouv.fr
Listes départementales des entreprises agréées de désinsectisation : https://cs3d-expertise-punaises.fr/
■ Nour Richard-Guerroudj


